Clasificación
CONCEPTO
Las mielodisplasias o síndromes mielodisplásicos son un grupo de trastornos en los cuales la función de la medula ósea no es adecuada y no se produce el suficiente número de células sanguíneas. Son mucho más frecuentes por encima de los 60 años y en varones, aunque pueden ocurrir a cualquier edad y afectar a ambos sexos.
Son muchos las denominaciones que han recibido estos procesos: mielodisplasia, dismielopoyesis, leucemias oligoblásticas, leucemias quiescentes y preleucemia. Se observa con frecuencia la progresión a una leucemia aguda.
TIPOS
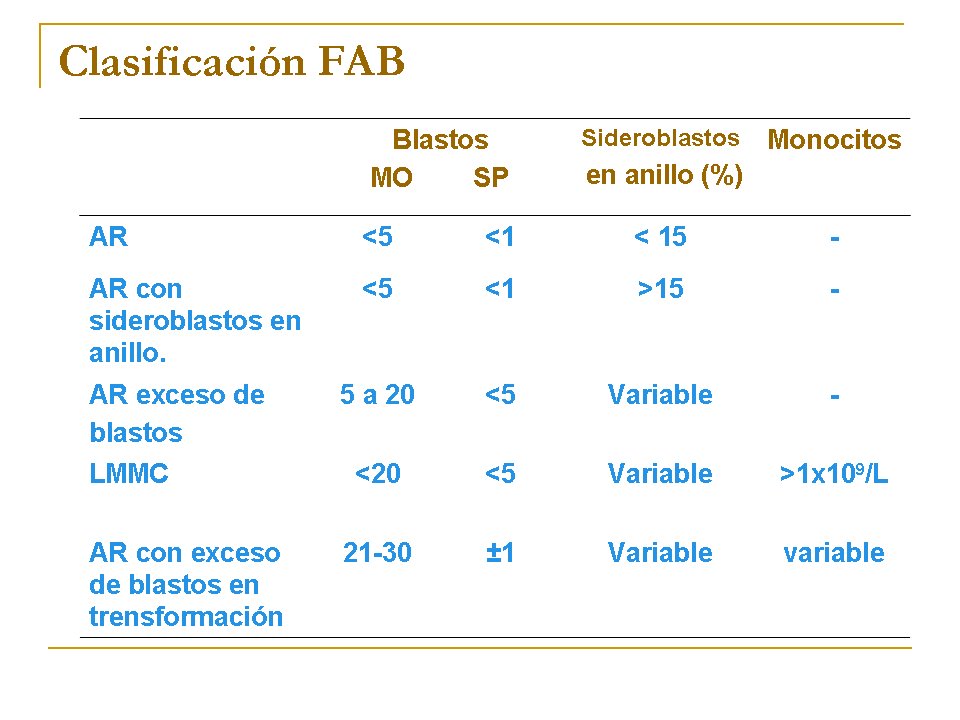
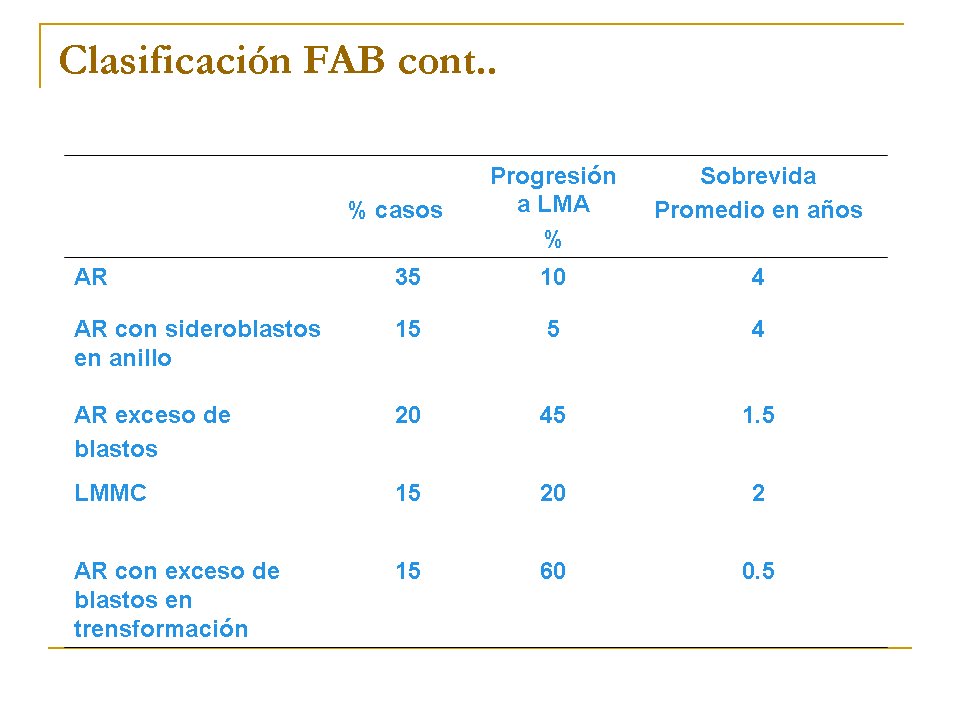
El grupo franco-americo-británico (conocido como grupoFAB) distingue 5 tipos mediante la observación con el microscopio óptico según el tipo y porcentaje de células muy inmaduras (llamadas blastos) en medula ósea y sangre periférica:
a) Anemia refractaria, caracterizada por menos de un 5% de blastos en la medula ósea.
b) Anemia refractaria con sideroblastos en anillo, caracterizada por la presencia de sideroblastos en anillo y menos de un 5% de blastos en medula ósea.
c) Anemia refractaria con exceso de blastos, caracterizada por la presencia de un 5-20 % de blastos en medula ósea.
d) Anemia refractaria con exceso de blastos en transformación, caracterizada por la presencia de un 21-30% blastos en la medula ósea.
e) Leucemia mielomonocítica crónica, caracterizada por la presencia de monocitos. Se considera una forma de mielodisplasia. Suele comportarse como una enfermedad de evolución lenta. En algunos casos evoluciona rápidamente y alcanza un estado de leucemia aguda.
¿Qué produce las mielodisplasias?
En la mayoría de los casos no se conocen los factores implicados. En unos pocos casos existe una relación con tratamientos quimioterápicos previos, radioterapia y exposición a derivados del benceno.
Los mecanismos de producción también son oscuros. Sin embargo, el desarrollo y producción de la enfermedad parece un proceso escalonado con acumulación progresiva de lesiones genéticas.
Ello ocurriría al nivel de una célula madre que tras sufrir mutaciones se expandiría gracias a ciertas ventajas proliferativas y a su capacidad de inhibir a las células normales. Pero las células de la medula ósea resultantes estarían tan alteradas que se destruirían al nivel de la propia medula. No llegarían a producir células sanguíneas suficientes con capacidad de salir a la sangre y funcionar de modo correcto. Además, las células mutantes tendrían una inestabilidad genética que les llevaría a sufrir nuevos cambios y el desarrollo final de una leucemia aguda.
¿Cuándo se debe sospechar una mielodisplasia?
La sospecha puede aparecer ante un hemograma rutinario en una persona asintomática. También durante un estudio que incluya un hemograma por otro proceso patológico, en cuyo caso podríamos encontrar los signos y síntomas de este último.
Un número muy importante de pacientes refiere síntomas de anemia (síndrome anémico), caracterizado por debilidad, fatiga, sensación de falta de aire, dolor precordial, ruidos en los oídos y palidez.
Los pacientes con leucemia mielomonocítica crónica tienen con frecuencia aumento de tamaño de los ganglios linfáticos y bazo.
Otros pacientes presentan infecciones repetidamente y con curso tórpido a pesar de los antibióticos, debido a que tienen escasos leucocitos y que funcionan anormalmente.
La aparición de hematomas y sangrado espontáneo, sin apenas traumatismo o tras un procedimiento quirúrgico menor es frecuente. Este hecho puede relacionarse con la frecuente presencia de plaquetas disminuidas.
CLÍNICA
Los síntomas y signos son inespecíficos y comunes a muchas enfermedades como ya hemos visto. El diagnóstico exacto se realizará mediante una evaluación cuidadosa de la sangre periférica y la medula ósea. El estudio obligatoriamente debe empezar por la sangre periférica e incluir un hemograma completo y un estudio microscópico de una extensión de sangre periférica (frotis sanguíneo). El hemograma completo es un recuento automático de los diferentes tipos celulares sanguíneos (hematies, leucocitos o glóbulos blancos y plaquetas) y unos índices y alarmas que nos permiten apreciar fácilmente desviaciones de la normalidad. El frotis sanguíneo o estudio de una extensión de sangre periférica permite la confirmación de los datos del hemograma de forma óptica y el reconocimiento de datos morfológicos que pueden ser sugestivos de mielodisplasia u otro proceso.
- Anemia en 60% de los pacientes.
- Púrpura en 26%.
- Menos frecuente: infección.
- Poco frecuente: esplenomegalia, hepatomegalia y adenopatía.
- Raro : fiebre, pérdida de peso
Sangre periférica y médula ósea
- Anemia como única alteración.
- Pancitopenia en 50%.
- Leucopenia en 50%.
- Trombocitopenia 25%.
- 5% citopenia aislada o monocitosis.
- Médula ósea normo o hipercelular.
El estudio de la medula ósea se realiza a partir de una muestra obtenida de esternón o crestas ilíacas anteriores o posteriores.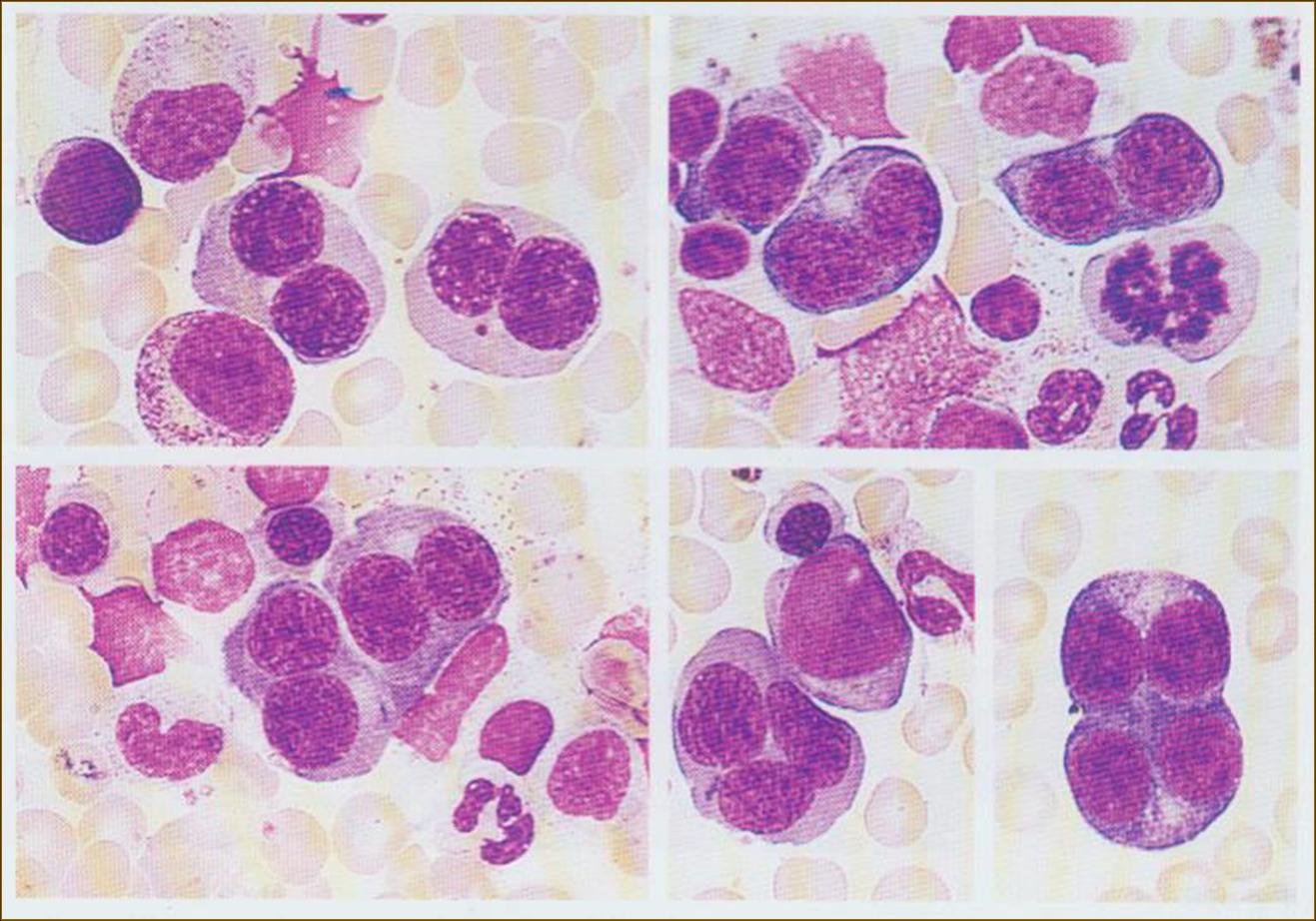
Tras la utilización de un anestésico local para adormecer la zona, similar al utilizado por dentistas, se introduce una aguja gruesa (trócar) en el hueso que permite extraer una pequeña cantidad de sangre/pulpa medular (aspirado medular). Posteriormente, se introduce la aguja más profundamente para obtener un pequeño fragmento cilíndrico o biopsia. El análisis microscópico del material obtenido teñido para poder visualizar las anomalías morfológicas de las células sanguíneas y los blastos permite el diagnóstico correcto.
Los estudios de citometría y citogenéticos contribuyen a la tipificación final exacta de la mielodisplasia.
TRATAMIENTO
No existe tratamiento específico
-Andrógenos
-Factores de crecimiento
-Eritropoyetina
-Retinoides
-Vitamínicos
-Interferón
-Esteroides
-5-azacitidina
Quimioterapia
- Citarabina a dosis bajas induce respuesta en 30% de los casos. Alto índice de recaidas
- Topotecan respuesta 30%,
alta morbi- mortalidad.
El tratamiento más habitual consiste en la transfusión de hematies para la anemia, transfusión de plaquetas para el sangrado y el uso de antibióticos para las infecciones a los pacientes de edad avanzada.
El uso de vitaminas (ácido fólico, vitamina B6), andrógenos, eritropoyetina, factores de crecimiento leucocitario y danazol es frecuente en pacientes con anemia y/o trombopenia. La anemia refractaria simple y sideroblástica no suelen requerir otras medidas, al menos inicialmente. La anemia refractaria exceso de blastos y exceso de blastos en transformación en aquellos pacientes más jóvenes suele tratarse de forma similar a una leucemia aguda mieloide, con la cual tiene pocas diferencias.
Si se desarrolla una leucemia aguda secundaria a una mielodisplasia se instaura el tratamiento especifico pero el pronóstico es muy malo. Se han intentado tratamientos con intención de mejorar la función y maduración de las células enfermas con escaso éxito mediante agentes como la vitamina D, el arabinósido de citosina a dosis bajas, el ácido retinoico y la hexametilenbisacetamida.
Algunos pacientes con exceso de hierro necesitan un tratamiento para eliminarlo con mediante sustancias que se introducen en el organismo se unen al hierro y se eliminan con la orina como la desferrioxamina.
El transplante de medula ósea alogénico es la única modalidad terapéutica que puede ser curativa. Pero solo es aplicable a una minoría de pacientes por la edad, otras enfermedades simultaneas que lo desaconsejan y la no disponibilidad de donante compatible.
Las consecuencias son variables. En general, la muerte es más frecuente por infecciones o hemorragias secundarias a la disminución y mal funcionamiento de leucocitos y plaquetas. La transformación a leucemia aguda puede ocurrir hasta en un tercio de los pacientes con las graves consecuencias que conlleva.
¿Cómo evitar la mielodisplasia y sus complicaciones?
Los síndromes mielodisplásicos no son procesos evitables. Las complicaciones infecciosas pueden prevenirse en cierto grado mediante:
a) una buena higiene personal, que incluya especialmente boca y zonas perineal y perianal,
b) evitando la exposición cercana a pacientes con enfermedades contagiosas y lugares cerrados multitudinarios,
c) poner especial cuidado en prevenir golpes y cortes.
Los problemas derivados de la anemia pueden combatirse con:
a) periodos de descanso mayores y más frecuentes, b) una buena y completa nutrición, c) el ejercicio ligero ayuda a mantenerse en forma y activo, d) tratando y evitando el sangrado.
Las complicaciones hemorrágicas se pueden evitar en cierto grado protegiendo la piel, no realizando actividades violentas que puedan resultar en golpes, no tomando medicaciones que impidan el funcionamiento adecuado de las plaquetas como la aspirina y similares, estudiando y manteniendo los factores de la coagulación restantes lo mejor posible.
¿Cuándo debo acudir al médico? ¿Que médico me debe tratar?
Como es habitual ante síntomas importantes en relación con infecciones graves nos deberemos poner en manos del médico de familia quién decidirá sobre la urgencia del problema. El médico de familia realizará los estudios destinados a descubrir el origen del proceso. El hemograma y la observación cuidadosa de la sangre periférica darán los datos clave. Las alteraciones detectadas en estos estudios básicos deben dirigir al paciente hacia un hematólogo. Este realizará la confirmación de los datos hallados previamente y realizará un estudio de medula ósea para el diagnóstico correcto. Todo ello permitirá junto a los datos clínicos tomar las decisiones terapéuticas más adecuadas.
-La actitud hacia la mielodisplasia debería ser más agresiva y optimista, pues sólo el 10% evoluciona a Leucemia aguda.
-El trasplante debe estar en la mente del médico en todo paciente en buenas condiciones físicas sin patologías graves asociadas.
-El trasplante con quimioterapia de intensidad reducida ha sido en nuestra experiencia la mejor opción disponible.
REFERENCIAS
ASISA. Mielodisplasias http://www.saludalia.com/Saludalia/servlets/asisa/parseador/ps.jsp?x=doc_mielodisplasias1 2004
2004
